
Сахарный диабет (СД) – группа эндокринных заболеваний, связанных с нарушением усвоения глюкозы клетками организма. При этом развивается абсолютная или относительная недостаточность гормона поджелудочной железы инсулина, который способствует проникновению глюкозы из крови в клетки органов и тканей. В результате развивается стойкое увеличение содержания глюкозы в крови – гипергликемия. Заболевание характеризуется хроническим течением и нарушением всех видов обмена веществ: углеводного, жирового, белкового, минерального и водно - солевого.
Периодически такие больные обращаются ко мне за медицинской помощью в кабинет рефлексотерапии. Моё лечение направлено на гармонизацию энергий в меридианах и чакрах тела маленькими магнитами по методу Су Джок терапии. Это даёт положительный результат. Восстанавливаются показатели углеводного обмена, глюкоза приходит в норму, уходят специфические симптомы СД: жажда, полиурия, слабость, снижается повышенное артериальное давление, улучшается самочувствие.
Периодически такие больные обращаются ко мне за медицинской помощью в кабинет рефлексотерапии. Моё лечение направлено на гармонизацию энергий в меридианах и чакрах тела маленькими магнитами по методу Су Джок терапии. Это даёт положительный результат. Восстанавливаются показатели углеводного обмена, глюкоза приходит в норму, уходят специфические симптомы СД: жажда, полиурия, слабость, снижается повышенное артериальное давление, улучшается самочувствие.
Эта статья призвана помочь людям, страдающим СД, разобраться в механизмах его возникновения, профилактики и лечения этого крайне неприятного для людей заболевания.

Каждые 5 секунд в мире кто – то заболевает сахарным диабетом, а каждые 7 секунд кто – то умирает от этой болезни. Она становится неинфекционной эпидемией ХХI века.
Установлено, что болезнь затрагивает значительное число людей трудоспособного возраста в странах с низким и средним уровнем дохода. До настоящего времени количество больных сахарным диабетом в мире увеличивалось вдвое каждые 12 – 15 лет.

Глюкоза – энергетический субстрат для поддержания жизнедеятельности клеток органов и тканей организма. Выделяют 2 основные разновидности СД, которые принципиально отличаются друг от друга. Это учитывается при назначении лечебно - профилактических мероприятий.
При СД нарушается, в 1 очередь, углеводный обмен. Углеводы, поступающие в организм с пищей, под действием ферментов желудочно – кишечного тракта, расщепляются до молекул глюкозы и затем всасываются в кровь. В кровь поступает и фруктоза, но она в печени превращается в глюкозу. Глюкоза – основной углевод крови и всего организма, универсальный источник энергии. Многие органы и ткани, в том числе мозг, могут использовать в качестве источника энергии только глюкозу. Печень, мышцы, жировая ткань, способны усваивать глюкозу только в присутствии инсулина. Такие органы и ткани называются инсулинозависимыми. Другие органы и ткани, например, головной мозг, не нуждаются в инсулине для переработки глюкозы и потому называются инсулинонезависимыми.
Не переработанная глюкоза депонируется в печени и мышцах в виде полисахарида гликогена, который может быть снова превращён в глюкозу. Но, чтобы превратить глюкозу в гликоген, тоже нужен инсулин.
При СД нарушается, в 1 очередь, углеводный обмен. Углеводы, поступающие в организм с пищей, под действием ферментов желудочно – кишечного тракта, расщепляются до молекул глюкозы и затем всасываются в кровь. В кровь поступает и фруктоза, но она в печени превращается в глюкозу. Глюкоза – основной углевод крови и всего организма, универсальный источник энергии. Многие органы и ткани, в том числе мозг, могут использовать в качестве источника энергии только глюкозу. Печень, мышцы, жировая ткань, способны усваивать глюкозу только в присутствии инсулина. Такие органы и ткани называются инсулинозависимыми. Другие органы и ткани, например, головной мозг, не нуждаются в инсулине для переработки глюкозы и потому называются инсулинонезависимыми.
Гипергликемия может быть не только при СД:
1. При феохромоцитоме – опухоли надпочечников (парные железы, лежащие на верхней стороне почек), вырабатывающей гормоны с действием противоположным инсулину.
2. При глюкагономе и соматостатиноме - опухолях из клеток, синтезирующих конкуренты инсулина.
3. При гиперфункции надпочечников – гиперкортицизме, вследствие развития болезни Иценко – Кушинга. Это- заболевание, возникающее в результате поражений на уровне головного мозга в области гипоталамуса или гипофиза. Происходит увеличение выработки АКТГ (адренокортикотропный гормон, вырабатываемый гипофизом), который чрезмерно усиливает работу надпочечников. У 35-40% пациентов наблюдается «стероидный» сахарный диабет, вызванный глюкокортикоидами - стероидными гормонами коры надпочечников.
Основным и наиболее активным естественным глюкокортикоидом человека является кортизол, который повышает сахар в крови и нарушает обмены белков, жиров, углеводов, минералов, воды и солей.
4. При гипертиреозе. Гипертиреоз – состояние, при котором в крови увеличивается количество гормонов щитовидной железы, что приводит к повышению скорости всех обменных процессов. Гипертиреоз более опасен для людей с нехваткой инсулина в крови, он увеличивает уровень сахара из-за большого количества продуктов распада тиреоидных гормонов. При этом гипергликемия развивается гораздо быстрее, чем в тех случаях, когда функция щитовидной железы не нарушена.
5. При циррозе печени часто изменяется уровень глюкозы в крови. Обычно наблюдаются гипергликемия и нарушение толерантности к глюкозе. При этом активность инсулина в крови нормальна или повышена, это вызвано инсулинорезистентностью. Повышается концентрация инсулина в плазме крови. Его становится больше, чем необходимо для имеющейся концентрации глюкозы в крови.
Клинический синдром инсулинорезистентности — это сочетание резистентности - невозможности инсулина захватить глюкозу и транспортировать её в клетку, ожирения, повышения уровня холестерина и липидов крови, нарушенной толерантности к глюкозе, сахарного диабета 2 типа.
6. При активном усвоении углеводов после еды, нормальном содержании углеводов натощак. В процессе употребления пищи, содержащей простые углеводы (сахарозу, глюкозу или фруктозу), углеводы сложного соединения практически мгновенно попадают в кровь, резко повышая уровень сахара - это естественный процесс. Если измерить уровень сахара абсолютно здорового человека сразу после употребления такой пищи, он будет сильно завышен.
7. При транзиторной гипергликемии – кратковременном повышении уровня глюкозы в крови после приема богатой углеводами пищи, при повышенной выработке адреналина различного происхождения, например, при эмоциональном возбуждении, сильном болевом раздражении.
Перечисленные виды гипергликемии вторичные. Гипергликемия является симптомом этих болезней и состояний. Но, если такая гипергликемия сохраняется длительное время, то она вызывает типичные признаки СД.
В этих случаях СД сочетается с той или иной из перечисленных патологий организма. Содержание глюкозы в крови определяется, как правило, натощак после 8 – 14 часового голодания, обычно утром после сна.
Эта статья посвящена проблемам сахарного диабета. Больных этим заболеванием становится всё больше и больше.Статистика заболеваемости диабетом в мире становится всё печальнее. Международная Федерация Диабета (IDF) показала, во всём мире число людей, страдающих диабетом, возросло со 108 миллионов в 1980г. до 422 миллионов в 2014г.
Распространённость диабета среди лиц старше 18 лет возросла с 4,7% в 1980г. до 8,5% в 2014г.
В России диагноз сахарный диабет поставлен ~ 4 миллионам человек, но эта цифра значительно выше и составляет около 12 миллионов, а сахарный диабет 2 типа имеют 5,4% населения. В Москве по данным 2016г. распространённость сахарного диабета 5,8%. При этом диагностированный сахарный диабет у 3,9% населения, а не диагностированный – у 1,9% населения.
В Беларуси на сегодняшний день 240 тысяч больных сахарным диабетом. Основная часть больных – 222 тысячи – приобрели заболевание в течение жизни. Каждый год больных сахарным диабетом по Республике становится больше на 8 – 10%, что составляет 20 – 22 тысячи человек. Сахарный диабет сегодня обнаруживают у 2,9% жителей Беларуси.
В норме гликемия натощак:
- у взрослых 4,1 – 5,9 милимоль/литр (ммоль/л);
- у детей от 1 месяца до 14 лет – 3,3 – 5,6 ммоль/л;
- у младенцев до 1 месяца – 2,8 – 4,4 ммоль/л;
- у пожилых людей старше 60 лет и беременных женщин – 4,6 – 6,7 ммоль/л.
Кроме глюкозы, есть и другие показатели углеводного обмена в крови: фруктозамин, гликированный гемоглобин, c – пептид.
Для человеческого организма необходимо, чтобы количество глюкозы в крови поддерживалось на постоянном нормальном уровне, так как она поставляет энергию для клеток органов и тканей. Особенно важно своевременно обеспечивать глюкозой скелетные мышцы, сердце и мозг. Эти органы нуждаются в энергии больше всего.
Если у человека хроническая гипогликемия – пониженное содержание глюкозы, то возникает энергетическое голодание клеток и развивается поражение головного мозга и нервных клеток.
Повышенное содержание глюкозы в крови – гипергликемия создаёт условия для отложения её в белках тканей. Это разрушает ткани почек, глаз, сердца, сосудов и нервной системы.
Уровень глюкозы в крови зависит от рациона питания человека, его двигательной и интеллектуальной активности, способности поджелудочной железы вырабатывать инсулин, оказывающий сахароснижающее действие, а также от содержания гормонов, нейтрализующих инсулин.
Организм получает энергию извне – в виде продуктов питания, и из собственных внутриклеточных источников – в виде гликогена.
Гликоген – человеческий крахмал, содержится в клетках печени – гепатоцитах. Количество гликогена в печени составляет до 8% клеточной массы, в сердце и мышцах – до 1%. Печень обеспечивает энергией себя и весь организм.
Есть ещё один внутренний источник глюкозы, который используется, когда запасы гликогена израсходованы, например, после суточного голодания или после тяжёлых физических и нервных нагрузок. Этот процесс называется глюконеогенез.
При глюконеогенезе глюкоза синтезируется из:
- молочной кислоты, которая образуется из нагружаемых мышц и эритроцитов;
- глицерина, образующегося после ферментации жировой ткани;
- аминокислот, образующихся при распаде белков мышечной ткани.
Процесс получения белков из аминокислот очень опасен для здоровья, так как способствует повреждению сердца, гладкой мускулатуры тонкого кишечника и кровеносных сосудов.
Процесс получения белков из аминокислот очень опасен для здоровья, так как способствует повреждению сердца, гладкой мускулатуры тонкого кишечника и кровеносных сосудов.
Нарушения белкового обмена при СД характеризуются гиперазотемией, повышением уровня остаточного азота в крови, азотурией – появлением белка в моче.
Гиперазотемия — увеличение содержания в крови азотистых соединений (продуктов метаболизма белка) выше нормы. Азот белка в норме составляет 0,86 ммоль/л, общий азот — 0,87 ммоль/л.
При сахарном диабете в крови повышен уровень небелкового азота (остаточного азота) выше нормы (более 30 ммоль/л). Небелковый азот представлен азотом мочевины, аминокислот, мочевой кислоты, креатинина, аммиака.
Причина: усиление деструкции белков, главным образом в мышцах и печени.
При сахарном диабете в моче увеличено содержание азотистых соединений - азотурия.
Причина: повышение концентрации азотсодержащих продуктов в крови и экскреция их с мочой.
Выявление протеинурии указывает на нарушение фильтрации в 50 % почечных клубочков, это вызвано их необратимым склерозированием.
Как правило, стадия микроальбуминурии развивается через 5 лет после выявления сахарного диабета, а стадия протеинурии – спустя 20-25 лет.
Нарушения жирового обмена при СД проявляются гиперлипидемией, кетонемией, кетонурией.
Для сахарного диабета характерна гиперлипидемия - увеличение содержания в крови уровня общих липидов выше нормы (более 8 г/л).
Кетонемия - повышение концентрации в крови кетоновых тел выше нормы (более 2,5 мг%). К кетоновым телам относят ацетон, ацетоуксусную и бета - оксимасляную кислоты. Кетонемия, как правило, развивается при инсулинозависимом СД I типа. Суммарное содержание кетоновых тел в крови может превышать 30-50 мг.
Кетонурия - выделение кетоновых тел из организма с мочой - считается симптомом неблагоприятного течения СД. Причина кетонурии — высокая концентрация в крови кетоновых тел, которые хорошо фильтруются в почках.
Нарушения обмена воды при СД проявляются полиурией и полидипсией.
Полиурия — образование и выделение мочи в количестве, превышающем норму (в обычных условиях 1000-1200 мл в сутки). При СД суточный диурез достигает 4000-10 000 мл.
Причины:
- гиперосмия мочи, обусловленная выведением избытка глюкозы, азотистых соединений, кетоновых тел, ионов и других осмотически активных веществ, это стимулирует фильтрацию жидкости в клубочках и тормозит её реабсорбцию в канальцах почек;
- нарушение экскреции и реабсорбции жидкости в почках, вызванное диабетической нейропатией.
Причины:
- гипогидратация – снижение содержания воды в организме в результате полиурии;
- гиперосмия крови в связи с гипергликемией, азотемией, кетонемией, гиперлактатацидурией, повышением содержания отдельных ионов;
- сухость слизистой оболочки рта и глотки, вызванная подавлением функции слюнных желез.
Полидипсия — повышенное потребление жидкости как результат патологической жажды.
Причины:
- гипогидратация – снижение содержания воды в организме в результате полиурии;
- гиперосмия крови в связи с гипергликемией, азотемией, кетонемией, гиперлактатацидурией, повышением содержания отдельных ионов;
- сухость слизистой оболочки рта и глотки, вызванная подавлением функции слюнных желез.
Классификация СД.
СД I типа, инсулинозависимый СД, «Юношеский диабет». Чаще всего этим видом диабета страдают молодые люди до 40 лет. Заболевание протекает достаточно тяжело, для лечения требуется инсулин.
Причина: организм вырабатывает антитела, которые уничтожают клетки поджелудочной железы, вырабатывающие инсулин.
От диабета I типа полностью излечиться очень сложно, практически невозможно. Но есть примеры восстановления функций поджелудочной железы. Для этого используют натуральное сырое питание. Эффективна в лечении СД I типа рефлексотерапия, особенно её разновидность - Су Джок терапия. Мне удавалось методом Су Джок терапии магнитами восстанавливать эндокринную функцию поджелудочной железы и приводить к нормальным показателям гликемию у больных СД I типа.

СД II типа, инсулинонезависимый, в настоящее время регистрируется у 90 – 95 % больных диабетом. Чаще всего СД II типа страдают люди пожилого возраста, после 40 лет, тучные, с избыточным весом.

Если соблюдения диеты недостаточно, то в лечении применяют сахаропонижающие таблетки.
При неэффективности указанных мероприятий врач – эндокринолог назначает инъекции инсулина.
Другие формы диабета.
1. Заболевания экзокринной части поджелудочной железы, которая выделяет пищеварительные ферменты.
2. Другие эндокринные заболевания (эндокринопатии): синдром Иценко – Кушинга, акромегалия, диффузный токсический зоб, феохромоцитома, соматостатинома, глюкагонома и другие.
3. Диабет, спровоцированный приёмом медикаментов.
4. Диабет, спровоцированный инфекциями.
5. Необычные формы диабета, связанные с иммунными нарушениями.
ЛАДА(LADA) – диабет (название устарелое), латентный диабет, аутоиммунный диабет. Схож с СД I типа, но развивается намного медленнее, на заключительных стадиях это заболевание часто диагностируют как СД II типа.

О ЛАДА диабете можно думать если у пациента:
- возраст начала заболевания ранее 35 лет;
- инсулинозависимость наступает по прошествии нескольких лет;
- проявление симптомов СД II типа при нормальном или пониженном весе;
- компенсирование симптомов диабета только при соблюдении специальных диет и лечебной физкультуры в течение 1 – 5 лет.
Моди(MODY) – диабет – разновидность диабета симптоматического характера на фоне отклонений в поджелудочной железе, муковисцидоза или гемохроматоза.
Моди-диабет – это не отдельное заболевание, а целая группа форм диабета, похожих по течению и принципу наследования. Расшифровывается оно дословно как «диабет молодых зрелого типа».
Болезнь развивается у юных людей, имеющих наследственные «поломки» генов. Заболевание дебютирует в юном возрасте и протекает достаточно мягко, как у взрослых.
Чем MODY-диабет отличается от СД I и II типов?
Возраст, когда он проявляется, не характерен ни для I, ни для II типа. Кроме того, при нем не выявляются аутоантититела к клеткам поджелудочной железы, как при I типе.
Диагноз «сахарный диабет II типа» также должен быть подвергнут сомнению, так как пациенты молоды, у них, как правило, отсутствует избыточный вес, не выражена инсулинорезистентность.
Гестационный СД - гипергликемия, возникающая на фоне беременности у некоторых женщин и обычно проходящая после родов.
Не всякая гипергликемия является истинным СД, а та, которая обусловлена первичным нарушением действия инсулина. При СД абсолютная или относительная недостаточность инсулина создаёт высокое содержание сахара и глюкозы в крови. Но из – за не поступления глюкозы в клетки, эти клетки начинают страдать от недостатка энергии в них.
Диагноз «сахарный диабет II типа» также должен быть подвергнут сомнению, так как пациенты молоды, у них, как правило, отсутствует избыточный вес, не выражена инсулинорезистентность.
Гестационный СД - гипергликемия, возникающая на фоне беременности у некоторых женщин и обычно проходящая после родов.
Не всякая гипергликемия является истинным СД, а та, которая обусловлена первичным нарушением действия инсулина. При СД абсолютная или относительная недостаточность инсулина создаёт высокое содержание сахара и глюкозы в крови. Но из – за не поступления глюкозы в клетки, эти клетки начинают страдать от недостатка энергии в них.
Чем более высокой и длительной является гипергликемия при СД, тем тяжелее протекает заболевание.
Для снижения гликемии – уменьшения глюкозы в крови, в организме протекают следующие патологические процессы.
1.Глюкоза трансформируется в жировые отложения, развивается ожирение.
2.Гликозилирование – своеобразное засахаривание белков клеточных мембран. Нарушается структура всех внутренних органов: головного мозга, сердца, лёгких, печени, желудка, кишечника, мышц и кожи.
3. Активизируется сорбитоловый путь расщепления глюкозы, при котором возникают токсические соединения, поражающие нервные клетки, развивается диабетическая нейропатия.
4. Поражаются мелкие и крупные сосуды. Это вызвано гликозилированием белков и прогрессивным отложением холестерина. Развивается диабетическая микроангиопатия внутренних органов (нефропатия) и глаз (ретинопатия), а также ангиопатия нижних конечностей.
Итак, гипергликемия постепенно вызывает поражение практически всех органов и тканей с преобладающим влиянием на одну из систем организма.
Классификация СД по тяжести течения.
Лёгкая (I степень) форма СД характеризуется невысоким уровнем гликемии, которая не превышает 8 ммоль/л натощак. Нет больших колебаний уровня глюкозы в крови в течение суток. Может быть незначительная суточная глюкозурия (наличие глюкозы в моче) от следов до 20 г/л.
Состояние компенсации поддерживается с помощью диетотерапии.
При лёгкой форме СД у больных могут диагностироваться ангиопатии доклинической и функциональной стадий.
Средняя (II степень) тяжести СД. При этом гликемия натощак повышается, как правило, до 14 ммоль/л. Гликемия подвержена колебаниям на протяжении суток. Суточная глюкозурия обычно не превышает 40 г/л. Может развиваться кетоз или кетоацидоз.
Компенсация диабета достигается диетой и приёмом сахаропонижающих пероральных фармпрепаратов или введением инсулина в дозе до 40 ед в течение суток. У этих больных могут выявляться диабетические ангионейропатии различных локализаций и функциональных стадий.
Тяжёлая (III степень) тяжести СД характеризуется высокими показателями гликемии, свыше 14 ммоль/л натощак. Гликемия имеет высокие колебания в течение суток. Высокий уровень глюкозурии – свыше 40 – 50 г/л. Больные получают инъекции инсулина в дозе 60 ед в сутки и более, у них выявляются различные диабетические ангионейропатии.
Признаки и симптомы СД.
Клинические признаки СД развиваются, как правило, постепенно. Молниеносные формы с подъёмом гликемии до критических цифр бывают редко.
1. Постоянная сухость во рту.
2. Постоянное чувство жажды. Больные выпивают до нескольких литров жидкости в сутки из – за повышения осмотического давления крови.
3. Повышение диуреза – усиленное выделение мочи, вызванное повышением осмотического давления мочи, за счёт растворённой в ней глюкозы (в норме глюкоза в моче отсутствует).
4. Снижение или резкое увеличение веса и жировых отложений.
5. Полифагия – постоянный неутолимый голод из – за неспособности клеток принимать и перерабатывать глюкозу.
6. Сильный зуд кожи и её сухость.
7. Склонность к гнойничковым заболеваниям кожи и подкожной клетчатки.
8. Мышечная слабость и повышенная потливость.
9. Плохое заживление ран и любых повреждений кожи.
Указанные признаки являются первым признаком заболевания и поводом для посещения врача – терапевта и исследования крови на глюкозу.
По мере прогрессирования СД могут появиться симптомы осложнений диабета, которые поражают практически все органы. Могут появиться критические состояния с нарушением сознания, тяжёлой интоксикацией и полиорганной недостаточностью.
Основные проявления осложнений СД.
2. Головные боли и другие неврологические нарушения.
3. Сердечные боли, увеличение печени, если их не было до появления СД.
4. Боли и онемение нижних конечностей с нарушением функции ходьбы.
5. Снижение чувствительности кожи, особенно стоп.
6. Появление длительно незаживающих ран.
7. Прогрессивное повышение артериального давления (систолического и диастолического).
8. Отёчность лица и голеней.
9. Появление запаха ацетона от больного.
10. Помрачение сознания.
Появление характерных признаков диабета или развитие его осложнений свидетельствует о прогрессировании болезни или неэффективности проводимого лечения больного.
Причины СД.
1. Наследственность, при этом надо исключить другие факторы, которые влияют на развитие СД.
2. Ожирение, избыточный вес.
3. Заболевания, способствующие поражению бета – клеток поджелудочной железы, вырабатывающих инсулин (панкреатит, рак поджелудочной железы, болезни других желез внутренней секреции).
4. Вирусные инфекции, являющиеся пусковым механизмом для развития СД (краснуха, ветряная оспа, эпидемический вирусный гепатит, грипп и другие вирусные заболевания).
5. Стрессовые ситуации. Людям, относящимся к группе риска, следует избегать нервного и эмоционального напряжения.
6. Возраст. Увеличение возраста на каждые 10 лет создаёт увеличение риска заболевания СД в 2 раза.
Однако, если у человека гипергликемия не сопровождается клиническими проявлениями СД или диабетическими осложнениями, то диагноз СД ему не выставляют.
Гипергликемию могут вызывать:
- опухоли и гиперфункция надпочечников;
- хронический панкреатит;
- повышение уровня контринсулярных гормонов (гормон роста или соматотропный гормон, гормоны щитовидной железы – тироксин, трийодтиронин, гормоны надпочечников – адреналин и кортизол, гормон поджелудочной железы – глюкагон).
Преддиабет (нарушение толерантности к глюкозе).
Следует помнить, что сахарному диабету II типа может предшествовать преддиабет. Это состояние, возникающее при повышенном уровне глюкозы в крови натощак - 5,5 – 6,94 ммоль/л (от100 до 125 миллиграмм на децилитр).
Вовремя обнаруженный преддиабет при изменении образа жизни может помочь вернуть к норме сахар крови и избежать или отсрочить развитие диабета.
Причины развития преддиабета точно не установлены. В группу риска его возникновения входят:
- люди, имеющие избыточную массу тела;
- люди, ведущие малоподвижный образ жизни;
- люди, близкие родственники которых имели это заболевание;
- женщины, перенесшие в период беременности гестационный диабет.
У большинства людей преддиабет никак не проявляется. Если преддиабет обнаружен по показателям глюкозы в крови, необходимо насторожиться при появлении признаков, указывающих на сахарный диабет. К ним относятся:
- выраженная жажда;
- учащенное мочеиспускание;
- затуманенное зрение;
- чувство голода.
Лечение преддиабета. Основной задачей лечения преддиабета, а также предотвращения развития СД II типа является приведение уровней глюкозы крови к норме.
Для этого:
- необходимо ограничить количество потребляемого животного жира;
- необходимо выбирать продукты, содержащие большое количество растительной клетчатки;
- во время каждого приёма пищи стараться потреблять одинаковое количество углеводов, чтобы удерживать уровень глюкозы крови на постоянном уровне;
- необходимо ограничить потребление быстроусвояемых углеводов (сахар, сладости, большинство фруктов, злаки, сахаросодержащие напитки, лимонады);
- необходимо вести активный, здоровый образ жизни, включающий физические нагрузки (прогулки, пробежки, езду на велосипеде, плавание, посещение спортивных секций, танцевальных кружков и т. п.).
В некоторых случаях для нормализации уровня сахара крови врачом – эндокринологом может быть назначено медикаментозное лечение.
Диагностика СД.
При подозрении на СД данный диагноз должен быть либо подтверждён, либо опровергнут. Для этого существуют лабораторные и инструментальные методы.
1. Исследование содержания глюкозы крови - гликемию натощак.
2. Тест – определение толерантности глюкозе.
Проведение этого исследования показано при наличии клинических признаков диабета, сочетающихся с нормальными показателями глюкозы в крови, при периодическом обнаружении глюкозы в моче, увеличении суточного количества мочи, наследственной склонности к диабету, при выявлении ретинопатии невыясненного происхождения. Этот тест проводят женщинам, родившим детей с массой более 4 кг, а также их детям.
У пациента берётся кровь натощак, а затем он принимает 75 грамм глюкозы, растворённой в воде или чае. Повторный анализ проводится через 2 часа после употребления глюкозы. Этот показатель не должен превышать 7,8 ммоль/л.
Если уровень глюкозы в крови 11,1ммоль/л и выше, то это указывает на СД.
Если концентрация глюкозы ниже 11,1 ммоль/л, но выше 7,8 ммоль/л, то это нарушение толерантности к глюкозе и может расцениваться как преддиабет.
3. Гликемический профиль – исследование показателей глюкозы в крови несколько раз на протяжении суток, выполняется для оценки эффективности лечения.
4. Общий анализ мочи с определением уровня глюкозы в моче – глюкозурии, белка в моче – протеинурии, лейкоцитов.
5. Исследование мочи на содержание ацетона проводится при подозрении на кетоацидоз.
6. Анализ крови на концентрацию гликированного гемоглобина. Гликированный гемоглобин – соединение гемоглобина эритроцитов с глюкозой. Определение гликированного гемоглобина позволяет установить содержание глюкозы в крови за последние 2 – 3 месяца.
Забор крови проводят после 2х – 3х часового голодания. На показатели анализа не влияют стрессы, инфекции, а также приём лекарств пациентом. Данное исследование показано для диагностики преддиабета и диабета, для оценки состояния больных диабетом, для оценки эффективности проводимого лечения. Показатель гликированного гемоглобина измеряется в % от общего количества гемоглобина. Нормой считается уровень менее 6%. Показатель 6,5% и выше указывает на наличие СД.
7. Определение фруктозамина.
Фруктозамин – соединение глюкозы с белками плазмы, позволяющее определить среднее содержание глюкозы за последние 2 – 3 недели. У пациента проводится забор крови после 8и часового голодания. Нормальная концентрация фруктозамина менее 319 мкмоль/л.
Это исследование проводится:
- при резком изменении плана лечения пациента;
- при беременности у женщины, страдающей диабетом;
- у пациентов с анемией, если исследование на гликированный гемоглобин не даёт точных результатов.
Если показатель фруктозамина выше 370 мкмоль/л, то это может указывать на декомпенсацию углеводного обмена, почечную недостаточность, гипотиреоз, повышение иммуноглобулина А (Ig A).
Если фруктозамин ниже 286 мкмоль/л – это может указывать на гипопротеинэмию при нефротическом синдроме, диабетическую нефропатию, гипертиреоз, передозировку при приёме аскорбиновой кислоты.
8. Определение С – пептида.
С-пептид – важный белок, показывающий состояние поджелудочной железы и риск развития осложнений диабета. С - пептид – составная часть секрета поджелудочной железы, которая даёт возможность оценить выработку инсулина, провести диагностику диабета и эффективность его лечения.
С – пептид и инсулин вырабатываются в равном соотношении, но концентрация с-пептида является постоянной и не зависит от уровня глюкозы в крови человека. Определение с – пептида позволяет с высокой точностью оценить выработку инсулина поджелудочной железой.
Норма содержания этого вещества до еды колеблется в норме от 0,26 до 0,63 ммоль/л.
Повышение с-пептида характерно при таких заболеваниях и состояниях:
- после приёма пищи;
- гипертрофии бета – клеток поджелудочной железы;
- опухоли поджелудочной железы - инсулиноме;
- после пересадки бета-клеток или поджелудочной железы в целом;
- приёме сахаропонижающих препаратов при сахарном диабете второго типа перорально;
- при почечной недостаточности, развивающейся на фоне сахарного диабета;
- если норма массы тела не соблюдается, и она повышена;
- при приеме глюкокортикоидных препаратов длительное время;
- при длительном употреблении эстрогенов женщинами;
- при соматостатиноме (опухоль гипофиза);
- при апудоме - опухоли преимущественно поджелудочной железы, бесконтрольно продуцирующей инсулин в кровь;
Норма в организме с - пептида свидетельствует о том, что еще продолжается выработка инсулина. Чем его больше в крови, тем лучше функционирует поджелудочная железа.
Понижение уровня с - пептида встречается при таких состояниях и заболеваниях:
- при введении инсулина и как следствие – наличие искусственной гипогликемии;
- после операции на поджелудочной железе;
- при СД инсулинозависимого I типа;
- после приёма алкоголя - алкогольной гипогликемии;
- при стрессовом состоянии;
- при наличии антител к инсулиновым рецепторам, что происходит при инсулинорезистентном СД II типа.
Если С - пептид в крови пониженный, а сахар, наоборот, повышен, то это говорит о запущенном CД II типа или же о СД I типа. В таком случае больному необходимы инъекции инсулина.
При пониженной концентрации пептида в крови и высоком содержании сахара существует высокий риск развития осложнений диабета:
- диабетического поражения глаз;
- поражения сосудов и нервов нижних конечностей, приводящее в итоге к гангрене и ампутации;
- поражения почек и печени;
- поражения кожи.
9. Биохимический анализ крови: исследование печёночных и почечных проб для исследования функций печени и почек на фоне СД.
10. Исследование электролитного крови: калия, натрия, фосфора, хлора при развитии тяжёлых форм диабета.
11. Проба Реберга - определяет выделительную функцию почек, устанавливает степень поражения почек при диабете.
12. Исследование глазного дна для оценки степени поражения сосудов сетчатки.
13. Ультразвуковое исследование органов брюшной полости, сердца и почек.
14. ЭКГ – для оценки степени диабетического поражения миокарда.
15. Ультразвуковая доплерография, капилляроскопия, реовазография сосудов нижних конечностей для определения степени сосудистых нарушений при диабете.
16. Для выявления ЛАДА – диабета применяют иммунные исследования:
- выявление аутоантител к бета – клеткам поджелудочной железы;
- изучение антигенов HLA (человеческий лейкоцитарный антиген);
Система HLA представляет собой индивидуальный набор различного типа белковых молекул, находящихся на поверхности клеток. Набор антигенов (HLA-статус) уникален для каждого человека.
- выявление аутоантител к препаратам инсулина и другие иммунные исследования.
17. MODY – диабет определяют следующие признаки:
- диабет проявился, но кетоацидоза не выявлено;
- для компенсации диабета нужны малые дозы инсулина;
- возможны ремиссии длительностью до года;
- уровень С-пептида, свидетельствующий о секреторной активности бета-клеток, в норме;
- признаков аутоиммунного поражения нет – отсутствуют антитела к бета - клеткам и инсулину;
- не выявлено связи с HLA- системой (человеческий лейкоцитарный антиген);
- выявление СД II типа у детей и молодых людей до 25 лет.
Все пациенты с СД обязательно должны быть консультированы:
- эндокринологом,
- кардиологом,
- невропатологом,
- офтальмологом,
- сосудистым хирургом или врачом - подиатром - специалистом по лечению заболеваний стопы и голени.
Осложнения и последствия СД.
Сам по себе СД не несёт угрозы жизни человека. Опасны его осложнения и их последствия. Если безалаберно относиться к своему самочувствию, не соблюдать диету, не получать соответственного, адекватного лечения, болезнь проявит себя с большой степенью вероятности, наступят осложнения СД.
Острые осложнения СД представляют наибольшую угрозу для жизни больного. Они, если своевременно не оказать квалифицированную медицинскую помощь, приводят к летальному исходу. К ним относятся комы.
Комы при СД.
Симптомы этих осложнений часто нарастают молниеносно, не зависимо от вида диабетической комы. Самым главным признаком комы является помрачение сознания или крайняя заторможенность пациента. Такие больные в неотложном порядке должны быть госпитализированы в ближайшее лечебное учреждение. Неоказание помощи в течение двух часов ухудшает прогноз для жизни больного.
Самая частая кома – кетоацидотическая. Она вызывается накоплением токсических продуктов обмена жиров – кетонов, которые оказывают губительное действие на нервные клетки. Этому способствуют нездоровое питание, травмы, операции. У таких больных ведущий симптом - стойкий запах ацетона при дыхании. Сознание таких больных помрачено, они крайне заторможены, может быть потеря сознания, нарушена деятельность жизненно важных органов. Группу риска составляют больные СД I типа.
Гипогликемическая кома – возникает вследствие экстремального снижения уровня сахара в крови ниже 2,8 ммоль/л. Причинами такой комы могут быть передозировка фармацевтических препаратов, приём крепкого алкоголя, чрезмерные физические нагрузки.
У таких больных возникает острое чувство голода, сознание помрачено, они покрываются холодным обильным потом, появляется дрожь в руках или ногах, слабость, головокружение, резко снижается уровень глюкозы в крови за короткий промежуток времени, реакция зрачков на свет отсутствует, могут быть судороги. Такое состояние может быть при передозировке инсулина. В группе риска больные СД любого типа.
Гипогликемическая кома может развиться, если больной неточно рассчитал и принял более высокую, чем необходимо ему, дозу препаратов, снижающих уровень глюкозы.
При таких симптомах нужно незамедлительно принять 20 – 30 г чистой глюкозы, сахара или других быстроусвояемых углеводов, поэтому каждый больной СД должен постоянно иметь при себе 3 – 4 кусочка сахара или маленький пакет сока.
Гиперосмолярная кома – возникает из – за повышенного содержания в крови натрия и глюкозы на фоне продолжительного обезвоживания. Основными симптомами такой комы являются полидипсия (неутолимая жажда), полиурия (повышенное мочеотделение). В группе риска больные СД II типа, обычно пожилого возраста.
Гиперосмолярная кома может проявлять себя за несколько дней и даже недель до наступления критического состояния. Заранее определить возможность наступления острого состояния очень сложно. У больного могут быть различные недомогания и на их фоне специфические признаки часто бывают незаметны.
Лактоцидотическая кома – возникает из – за накопления в крови молочной кислоты, развивается на фоне сердечно – сосудистой, почечной и печёночной недостаточности. Симптомами её являются помрачение сознания, нарушения дыхания, снижение артериального давления, отсутствие мочевыделения. В группу риска входят больные СД старше 50 лет с сердечно – сосудистой, печёночной или почечной недостаточностью.
Поздние осложнения СД развиваются в течение нескольких лет болезни.
Они постепенно ухудшают состояние больного. Даже грамотно проводимое лечение не исключает такие осложнения.
К поздним осложнениям СД относятся следующие заболевания.
1. Ретинопатия – поражение сетчатки глаза, которое в дальнейшем приводит к кровоизлиянию в глазном дне, отслоению сетчатки. Постепенно наступает полная потеря зрения. Наиболее часто ретинопатия встречается у больных СД II типа. У длительно болеющих СД свыше 20 лет ретинопатия наступает в 100% случаев.
2. Ангиопатия – развивается в сравнении с другими поздними осложнениями довольно быстро, иногда менее чем через год. Нарушается проницаемость сосудов, они становятся ломкими, появляется склонность к тромбозу, в них откладывается холестерин, развивается атеросклероз.
3. Полинейропатия – потеря чувствительности к боли и теплу в конечностях, развивается по типу «перчаток и чулок» как в верхних, так и в нижних конечностях. Появляются «онемение и жжение» в конечностях, которые усиливаются в ночное время. Пониженная чувствительность может стать причиной травм. Появляется постоянная слабость в конечностях.
4. Диабетическая стопа – осложнение при котором на стопах и нижних конечностях больных СД появляются открытые язвы, гнойные нарывы, области некроза.
Нейропатические язвы относительно благоприятны. Они связаны со снижением чувствительности стоп из – за поражения нервов (нейропатии) на фоне деформации стопы (диабетическая остеоартропатия). В точках трения кожи в области костных выступов возникают натоптыши. Больные их не ощущают. Под ними образуются гематомы, которые нагнаиваются. Стопа становится красной, отёчной с массивной трофической язвой на поверхности.
Больные СД должны особенное внимание уделять гигиене ног и подбору правильной обуви, которая не сдавливает ногу. Также следует использовать носки без сжимающих резинок.
5. Гангрена при СД чаще всего возникает из – за диабетической ангиопатии. Поражаются и крупные, и мелкие артерии стопы. Процесс начинается в области одного из пальцев стопы. Из – за нарушения его кровоснабжения возникает сильная боль в стопе и её покраснение. Постепенно кожа становится синюшной, отёчной, холодной, покрывается пузырями с мутным содержимым и чёрными пятнами некрозов кожи. В этом случае спасти конечность невозможно, показана ампутация., которую желательно провести как можно ниже.
Хронические осложнения СД.
Если больные СД страдают 10 – 15 лет, то даже при соблюдении правильного лечения СД постепенно разрушает весь организм и приводит к развитию серьёзных хронических заболеваний. При СД значительно изменяется состав крови и это приводит к хроническому поражению всех органов.
1. Сосуды при СД страдают в первую очередь. Стенки их становятся менее проницаемыми для питательных веществ, а просвет постепенно сужается. Органы и ткани организма испытывают дефицит кислорода и других жизненно необходимых веществ. Повышается риск развития инфаркта, инсульта, ишемической болезни сердца.
В сосудах нижних конечностей может снижаться артериальное давление (определяется ультразвуковой доплерографией) – это признак, указывающий на диабетическую ангиопатию нижних конечностей.
2. Почки больных сахарным диабетом теряют способность выполнять свои функции, развивается хроническая почечная недостаточность.
Вначале появляется микроальбуминурия – выделение белка - альбумина с мочой.
Появляются отёки локальные и распространённые. Данный симптом является показателем почечной дисфункции, а также может быть проявлением сопутствующей сердечной недостаточности. Чем более выражена отёчность, тем тяжелее диабетическая нефропатия.
Если отёки несимметричные, захватывают только одну голень или стопу, то это указывает на микроангиопатию нижних конечностей в сочетании нейропатией.
Повышение артериального давления, если до заболевания СД оно было нормальным, указывает на прогрессирующую диабетическую нефропатию. При этом происходит выделение почками гормонов, повышающих артериальное давление.
3. Боли в ногах при СД – свидетельствуют о диабетической ангио- или нейропатии.
Микроангиопатия сопровождается появлением боли при любых физических нагрузках и ходьбе. Больные ненадолго останавливаются для уменьшения их интенсивности.
Боли ночью и в покое указывают на диабетическую нейропатию . Обычно они сопровождаются онемением и снижением чувствительности кожи. Некоторые больные отмечают локальное жжение в определённых местах голени и стопы.
СД у детей - занимает первое место среди всех эндокринных заболеваний в детском возрасте. Это, как правило, СД I типа, который требует пожизненного введения инсулина. Часто СД в детском возрасте обнаруживается, когда ребёнок находится в диабетической коме, и у него высокие показатели глюкозы в крови.
Основная причина СД в детском возрасте – это наследственная предрасположенность, чаще передаваемая по женской линии, однако могут болеть и мальчики. Причиной может быть недоразвитие поджелудочной железы во внутриутробном периоде.
Основная причина СД в детском возрасте – это наследственная предрасположенность, чаще передаваемая по женской линии, однако могут болеть и мальчики. Причиной может быть недоразвитие поджелудочной железы во внутриутробном периоде.
Пусковым механизмом СД у детей могут быть:
- вирусные инфекционные заболевания (ветряная оспа, краснуха, корь, грипп, паротит и др.);
- внезапно возникшие стрессовые ситуации (ссоры в семье, испуг, конфликты ребёнка с другими детьми или взрослыми).
Если у ребёнка появилась жажда (стал больше пить воды), участилось мочеиспускание, стал чаще мочиться ночью, то надо показать ребёнка врачу – педиатру и после проведения дополнительных обследований проконсультировать у эндокринолога.
Ребёнок с установленным диагнозом СД должен получать лечение инсулином и придерживаться определённой диеты. Это является профилактикой осложнений СД. Часто у детей в дальнейшем развивается ангиопатия и ретинопатия, поэтому такие дети должны своевременно проходить обследование и получать адекватное лечение.
СД у мужчин - встречается в 2 раза реже, чем у женщин, потому, что у мужчин гормональная перестройка организма происходит менее выражено, чем у женщин. Осложнения СД (ретинопатия, ангиопатия, полинейропатия, нефропатия) у мужчин появляются в среднем на 5 лет раньше, чем у женщин, но протекают тяжелее.
Клинические симптомы у мужчин и женщин проявляются одинаково. У мужчин часто нарушается эректильная функция, может быть преждевременное или замедленное семяизвержение. Причинами являются:
- ангиопатия и нейропатия при СД, поражающие в том числе и половые органы;
- уменьшение выработки мужского полового гормона – тестостерона, из – за поступления в кровь кетоновых тел.
Может развиться бесплодие, из – за снижения количества сперматозоидов и уменьшения их подвижности. На восстановление качества спермы положительно влияют инъекции инсулина для восстановления нормальных показателей гликемии.
СД у женщин - часто возникает на фоне избыточного веса и ожирения, так как при этом в организме возникают гормональные нарушения. Подобные гормональные перестройки у женщин появляются во время беременности, поэтому у женщин может возникать гестационный СД.
При длительном течении СД у женщин снижается иммунитет, часто в процесс вовлекаются половые органы, присоединяются грибковая или бактериальная инфекции, появляются: молочница влагалища, вагинит, кольпит, и появляются соответствующие им симптомы. Остальные симптомы СД у женщин такие же, как у мужчин. Часто СД у женщин протекает бессимптомно и обнаруживается при случайных профилактических осмотрах.
Эффективного лечения СД пока не разработано. В настоящее время в большинстве случаев лечение СД симптоматическое, причины заболевания не устраняет. Лечение любого вида СД направлено на компенсацию углеводного обмена – понижение уровня глюкозы в крови, нормализацию всех видов обмена, профилактику и лечение осложнений, нормализацию массы тела.
Лечением больных СД занимается врач – эндокринолог. Выполнение его рекомендаций, самоконтроль и лечение при СД проводятся пожизненно. Это позволяет ослабить и ликвидировать симптомы СД, замедлить и избежать развития его различных осложнений.
Основой лечения всех видов СД является диетотерапия с учётом пола, возраста, массы тела, физических нагрузок пациента. При любой стадии заболевания показана строгая растительная бескрахмальная диета с разгрузочными днями.
При инсулинозависимом СД I типа следует:
- потреблять углеводы в одни и те же часы для облегчения контроля и коррекции уровня глюкозы инсулином;
- ограничить приём жирной пищи, способствующий развитию кетоацидоза.
При инсулинонезависимом СД II типа следует:
- исключить все виды сахаров;
- сократить общую калорийность пищи.
Питание должно быть дробным – 4 – 5 раз в день, с равномерным распределением углеводов. Количество потребляемых углеводов должно соответствовать физическим нагрузкам пациента. Диета должна быть сбалансирована по белкам, жирам и калорийности. Это способствует стабильному уровню глюкозы в крови и поддержанию основного обмена. Рекомендуются специальные диабетические продукты на основе сахарозаменителей. Коррекция диабетических нарушений только с помощью диеты рекомендуется при лёгкой степени заболевания.
Пациентам с СД I типа показана инсулинотерапия.
Лечение инсулином позволяет компенсировать углеводный обмен и предотвратить гипо – и гипергликемию и осуществить профилактику сахарного диабета. В определённых ситуациях лечение инсулином может применяться для больных СД II типа.
Существует множество препаратов инсулина, различающихся по продолжительности действия (ультракороткие, короткие, средние, продлённые), по степени очистки (монопиковые, монокомпонентные), видовой специфичности (человеческие, свиные, бычьи, генно - инженерные и пр.).
В России и странах СНГ в последнее время используются преимущественно человеческие инсулины, получаемые генно - инженерным способом. Они не вызывают аллергических реакций. Инсулин выпускается в концентрациях 40МЕ/мл и 100МЕ/мл и расфасован во флаконах объёмом 10 мл или в картриджах для шприцов – ручек объёмом 3 мл.
Подбор доз инсулина и время его действия каждому пациенту проводится индивидуально и требует стационарного наблюдения и под контролем уровня глюкозы в крови. При подборе инсулинотерапии добиваются максимально возможной компенсации углеводного обмена и минимальных суточных колебаний уровня глюкозы в крови. Это позволяет снизить риск осложнений СД.
При отсутствии ожирения и сильных эмоциональных нагрузок инсулин назначается в дозе 0,5 – 1 единица на 1 килограмм массы тела в сутки.
При этом:
- доза инсулина должна утилизировать поступающую в организм глюкозу;
- введённые инсулины должны имитировать базальную секрецию поджелудочной железы;
- введённые инсулины должны оказывать воздействие на постпрандиальные пики глюкозы адекватным воздействием на неё.
Постпрандиальная гипергликемия — это превышение значения сахара в крови 10 ммоль/л и выше после обычного среднестатистического приема пищи. Бывает, гликемия натощак не превышает нормальных показателей, а после еды она превышает нормативные показатели и становится выше 10ммоль/л. Это может привести к развитию острых и отдалённых осложнений СД.
Инсулин вводится подкожно, с помощью инсулинового шприца или специальной помпы – дозатора. В России и странах СНГ наиболее распространён способ введения инсулина с помощью шприц – ручек. Шприц – ручка позволяет быстро и практически безболезненно вводить необходимую дозу инсулина.
Метод введения инсулина с помощью инсулиновой помпы более распространён в США и странах Западной Европы. В этом случае препараты инсулина поступают в кровь в течение всего дня, создаётся имитация физиологической секреции инсулина. Необходимость самостоятельно вводить инсулин отпадает, а количество введённого инсулина контролируется помпой. Снижается риск острых и отдалённых осложнений СД.
Но недостатками инсулиновой помпы являются сложность устройства, проблемы с фиксацией его на теле, осложнения от постоянного нахождения подающей смесь иглы в теле.
Самоконтроль уровня гликемии при СД является обязательным.
Держать постоянно больного в стационаре невозможно. Самоконтроль позволяет добиться эффективной и длительной компенсации углеводного обмена.
Самоконтроль гликемии может проводиться:
1. С помощью тест – полосок, которые определяют уровень глюкозы в моче, при наличии глюкозы мочу следует проверить на содержание ацетона. Ацетонурия – свидетельствует о кетоацидозе и является показанием для госпитализации больного в стационар.
2. С помощью глюкометров – приборов, определяющих уровень глюкозы в органических жидкостях – крови, ликворе и др. Глюкометры бывают портативные и используются в домашних условиях. Капельку крови помещают на индикаторную пластину глюкометра, и через несколько секунд на экране глюкометра высвечивается уровень гликемии.
Лечение СД I типа направлено на адекватное соотношение между поглощёнными углеводами, физической нагрузкой и количеством введённого инсулина.
1. Диетотерапия включает – снижение потребления углеводов, контроль количества потребляемой углеводистой пищи. Диетотерапия эффективна только в сочетании с инсулинотерапией.
2. Физические нагрузки – обеспечивают снижение массы тела до нормы и создают баланс между поступлением энергии с пищей и энергозатратами от физических нагрузок.
2. Физические нагрузки – обеспечивают снижение массы тела до нормы и создают баланс между поступлением энергии с пищей и энергозатратами от физических нагрузок.
3. Инсулинотерапия включает – сочетание продлённых инсулинов и инсулинов короткого и ультракороткого действия.
Хирургическое лечение СД включает:
4. Трансплантация поджелудочной железы – операции проводятся у пациентов с диабетической нефропатией, обычно пересаживают совместно поджелудочную железу и почку. Эта операция может привести к полному излечению от СД.
5. Пересадка панкреатических островковых клеток.
Хирургические виды лечения требуют тщательного подбора трупного донора и мощного иммуносупрессивного лечения.
Лечение СД II типа включает диетотераприю, немедикаментозное лечение на ранних этапах заболевания, медикаментозное лечение при декомпенсации углеводного обмена, профилактику осложнений, проводимую во время всего течения заболевания.
Диетотерапия
Сахарный диабет 2 типа является причиной повышенного риска возникновения инсульта, инфаркта, прочих сердечных и сосудистых заболеваний; провоцирует нарушение кровообращения и появление потери чувствительности в конечностях, заболевания почек и глаз.
Некоторые больные считают, что если исключить из рациона продукты, которые провоцируют повышение уровня сахара в крови, то диабет не будет развиваться и создавать проблем. Но такие голодные диеты не в состоянии выдержать не то, что больной диабетом человек, но и здоровому это не по силам.
Все, что необходимо делать — это соблюдать меню и режим питания, тщательно записывать все результаты гликемического самоконтроля в свой дневник и согласно полученным данным, корректировать диету, количество продуктов.
Диета при диабете 2 типа должна соблюдаться пациентами всю последующую жизнь, от этого будет зависеть качество и продолжительность их жизни.
Основные принципы и правила соблюдения диеты при СД II типа
1. Согласно статистике — почти 80% больных СД II типа — это люди, страдающие ожирением, поэтому питание должно быть низкокалорийным для того, чтобы вес больного быстро стабилизировался и вернулся в норму.
2. Следует не допускать превышения показателей сахара в крови после приема пищи выше 10 ммоль/л, то есть больные не должны допускать появления постпрандиальной гипергликемии.
3. Больные СД II типа должны питаться небольшими порциями 5-6 раз в день, что позволяет победить чувство голода, стабилизировать уровень сахара. Уменьшается риск появления гипогликемии. Больной может питаться и трижды в день, получая такие же положительные результаты, но здесь все зависит от индивидуальных особенностей организма больного диабетом.
4. Если у больного СД нет излишнего веса тела, то ограничивать для себя калорийность в пище не стоит, просто необходимо строго соблюдать сахар крови в норме — практикуется дробное питание и отказ от приема в пищу простых углеводов.
5. Рацион диеты
При применении диеты всем без исключения, как с нормальным весом, так и с избыточным, рекомендуется включить в свой рацион питания:
- в умеренных количествах качественные растительные жиры;
- морепродукты и рыбу;
- клетчатку разного типа (хлеб, сделанный из муки грубого помола, зелень, овощи, фрукты).
Следует соблюдать сбалансированность содержания в пище основных питательных веществ:
- углеводов (сложных) от 5 до 55 %;
- жиров (желательно растительных), но не выше чем 30 %;
- белков (как растительного, так и животного происхождения) от 15 до 20 %.
6. Количество технологически обработанных жиров, таких как маргарин, соусы, кондитерские изделия, необходимо максимально сократить, по возможности, вообще не употреблять. Эти вещества провоцируют атеросклероз, онкологические заболевания, нарушения в иммунной системе.
7. Запрещенные продукты питания для больных СД II типа:
- колбасные изделия;
- майонез и сметана;
- полуфабрикаты;
- баранина и свинина;
- молочные продукты с высоким содержанием жира;
- жирный твердый сыр.
8. Разрешенные продукты питания для больных СД II типа:
- продукты с содержанием клетчатки;
- молочные и кисломолочные продукты (не жирные);
- мясо и рыба (не жирные);
- злаковые;
- овощи и фрукты с низким содержанием сахара.
Важен при соблюдении диеты процесс обработки продуктов, во время которого следует удалять жир с мяса, с птицы снимать кожу, готовить на пару, тушить и запекать, предпочтительнее в собственном соку или в 1 ст. л. (15 г) растительного масла.
Особенности диетического питания при лечении диабета 2 типа
В зависимости от того, какой тип терапии применяется для лечения диабета, составляется и питание, его режим, меняется состав продуктов.
Если больной СД II типа получает инсулинотерапию, то ему:
- необходимо регулярное питание не менее 5-6 раз в сутки, небольшими порциями, причем каждая последующая порция, должна быть немного меньше предыдущей;
- необходим строгий контроль за уровнем глюкозы и количеством употребляемых жиров, чтобы предотвратить развитие гипогликемии.
Если человек проходит инсулинотерапию, как и при диабете 1 типа, следует соблюдать те же принципы питания, что и при диете 1 типа.
Если больной СД II типа получает лечение глюкозоснижающими средствами:
- ему необходимо знать и понимать, как взаимодействуют те или иные продукты питания с препаратами, снижающими глюкозу в крови;
- знать, что такие препараты, как гликлазид, глибенкламид, глимепирид стимулируют выработку инсулина бета-клетками поджелудочной железы.
Следовательно, чем выше доза и сильнее препарат, тем больше инсулина вырабатывается. Поэтом больному следует регулярно питаться, не пропуская ни одного приема пищи. В противном случае — слишком высокий уровень инсулина может привести к снижению уровня глюкозы в крови и вызвать гипогликемию.
Немедикаментозное лечение.
Растительные сахароснижающие средства — вспомогательные средства, способствующие компенсации углеводного обмена. Некоторые растения способны уменьшать проявления сахарного диабета. Механизм сахароснижающего эффекта различных растений до конца не изучен. Они содержат инсулиноподобные вещества, аминокислоты, активные левулезы (фруктовые сахара), другие гипогликемизирующие вещества, в состав которых входит сера.
В настоящее время всё шире применяют нетрадиционные вспомогательные растительные сахароснижающие средства. Из 300 видов дикорастущих лекарственных растений, произрастающих на территории СНГ, более 100 оказывают сахароснижающее действие.
Растения обогащают организм пациента щелочами, способствуют увеличению щелочного резерва, повышенной утилизации глюкозы тканями, тем самым, снижая уровень гликемии. Растения богаты витаминами, в том числе группы В, способствующими улучшению метаболических процессов. Некоторые растения замедляют процессы всасывания углеводов из просвета кишечника, оказывают влияние на гликогенобразующую функцию печени.
Растительные сахароснижающие средства нетоксичны, не оказывают побочных эффектов и, за редким исключением, не кумулируются в организме. Их можно назначать пациентам любого возраста, независимо от степени тяжести болезни и выраженности ангионейропатий. В виде монотерапии на фоне диеты они применяются только при лёгкой форме сахарного диабета 2-го типа. Всем остальным их рекомендуют в качестве дополнительного средства на фоне инсулинотерапии или приёма таблетированных сульфаниламидных препаратов.
Уменьшать дозу химических сахароснижающих средств на фоне приёма растительных можно только под контролем уровня гликемии, глюкозурии (в случае их нормализации) и отсутствия ацетонурии по согласованию с лечащим врачом.
Сахароснижающим эффектом обладает группа тонизирующих растительных препаратов — заманиха, женьшень, элеутерококк, золотой корень. Однако, пациентам с артериальной гипертензией эти препараты следует принимать с осторожностью и под контролем АД.
Наиболее употребляемые при лечении сахарного диабета растительные средства:
- черника обыкновенная (отвар листьев и ягод), также применяют землянику лесную и бруснику,
- жидкий экстракт из стручков фасоли,
- настой листьев грецкого ореха,
- отвар измельчённого корня лопуха большого,
- отвар девясила высокого,
- отвар козлятника лекарственного.
Кроме перечисленных растений, сахароснижающим свойством обладают:
- стебли и листья хвоща полевого, крапивы двудомной (глухой),
- листья одуванчика,
- барвинок,
- сушеница болотная,
- салат-латук,
- бузина чёрная,
- омела белая,
- цикорий,
- эвкалипт,
- барбарис,
- зверобой обыкновенный,
- голубика,
- вика посевная,
- спорыш,
- ягоды рябины,
- ягоды белой и чёрной шелковицы,
- ежевика,
- цветки кукурузы,
- цветки липы,
- корни астрагала, сельдерея, пиона,
- лук, чеснок и другие.
Лекарственные травы целесообразно применять в виде специй, экстрактов, отваров или настоев. В зависимости от показаний целесообразно применять лекарственные сборы, в состав которых по показаниям включают растения, обладающие желчегонным, мочегонным, послабляющим, успокаивающим действием.
Наиболее известен и распространён официальный растительный сбор, выпускаемый на Украине и используемый в виде отвара — арфазетин, в состав которого входят: побеги черники — 0,2 грамма, створки фасоли — 0,2 грамма, корни заманихи высокой — 0,15 грамм, стебли хвоща полевого — 0,1 грамм, цветы ромашки аптечной — 0,1 грамм.
Таблетированные сахароснижающие препараты - назначаются при СД II типа в дополнение к диете. При СД I типа сахароснижающие препараты не эффективны.
Современная терапия сахарного диабета 2 типа преследует следующие цели:
- стимуляция секреции инсулина;
- снижение инсулинорезистентности тканей;
- торможение синтеза глюкозы и замедление всасывания ее из кишечника в кровь;
- коррекция дислипидемии (нарушения соотношения фракций липидов в крови).
Лечение обычно начинают с монотерапии (1 препарат), затем переходят на комбинированное лечение и при неэффективности – на терапию инсулином.
Основные группы лекарственных препаратов.
Выбор сахароснижающих препаратов в настоящее время достаточно велик. Терапию подбирают в зависимости от тяжести заболевания и наличия осложнений.
Как правило, врач будет рекомендовать вам регулярные осмотры и контроль лабораторных показателей. Не малую роль играют методы самоконтроля. Перед применением назначенных препаратов следует обязательно уточнить у врача, как часто необходимо измерять сахар в крови.
Основные группы препаратов.
1) Производные сульфонилмочевины (глибенкламид, глимепирид, толбутамид, хлорпропамид и др.). В клинической практике препараты этой группы используются с середины 50–х годов прошлого столетия и являются наиболее широко применяемыми средствами. Оказывают двоякое действие, с одной стороны стимулируя секрецию инсулина клетками поджелудочной железы, с другой - снижая резистентность к инсулину в периферических тканях. Производные сульфонилмочевины имеют хорошую переносимость, однако в некоторых случаях могут вызывать гипогликемию (выраженное снижение концентрации глюкозы в крови).
2) Бигуаниды (метформин). Метформин – единственный представитель класса бигуанидов, используемый в настоящее время, оказывает эффект за счет повышения чувствительности периферических тканей (таких как печень, жировая и мышечная ткань) к инсулину. На фоне приема метформина снижается потребность в секреции инсулина, что приводит к снижению веса, улучшению липидного профиля и реологических свойств крови. Однако у некоторых пациентов препарат может вызывать лактацидоз и желудочно–кишечные расстройства, что делает его труднопереносимым, особенно для пожилых пациентов старше 60 лет.
3) Производные тиазолидинона (троглитазон, росиглитазон). За счет повышения активности инсулиновых рецепторов снижают уровень глюкозы и нормализуют липидный профиль.
4) Ингибиторы альфа–глюкозидаз (акарбоза и миглитол). Вызывают нарушения всасывания углеводов в желудочно–кишечном тракте, благодаря чему снижают гипергликемию и потребность в инсулине связанную с приемом пищи.
5) Ингибиторы дипептидилпептидиазы - 4 (ситаглиптин, вилдаглиптин). Препараты вызывают увеличение чувствительности бета-клеток поджелудочной железы к глюкозе, что приводит к улучшению глюкозозависимой секреции инсулина.
6) Инкретины, такие как глюкагоноподобный пептид-1 (ГПП-1), усиливают глюкозозависимую секрецию инсулина, улучшают функцию бета-клеток, подавляют неадекватно повышенную секрецию глюкагона.
Комбинированное лечение подразумевает использование двух и более сахароснижающих препаратов одновременно. Как правило, данный вид лечения вызывает меньше осложнений, чем монотерапия высокими дозами какого-либо одного препарата, позволяет улучшить контроль гликемии и отсрочить необходимость присоединения инсулинотерапии.
В лечении СД II типа важна профилактика осложнений.
1. Необходимо контролировать артериальное давление и не допускать его повышения.
Для этого используются метаболически нейтральные препараты.
А. Ингибиторы ангиотензинпревращающего фермента (АПФ): Каптоприл, Периндоприл, Рамиприл, Трандолаприл, Фозиноприл, Эналаприл. Эти препараты высокоэффективны, хорошо переносятся пациентами.
Ингибиторы АПФ предупреждают образование ангиотензина II, гормона, вызывающего сужение сосудов. Происходит расширение периферических сосудов, сердцу становится легче и АД снижается. При приёме этих препаратов уменьшается риск развития нефропатии на фоне сахарного диабета, морфологических изменений в сердце и сосудах, летальные исходы у людей, страдающих сердечной недостаточностью.
Б. Антагонисты ангиотензина II: Вальзартан, Ирбесартан, Кандесартан, Лозартан. Эти препараты блокируют ангиотензин II. Их используют, когда невозможно лечение ингибиторами АПФ. Они нейтрализуют влияние ангиотензина II на кровеносные сосуды, способствуют их расширению и снижению АД. В ряде случаев они более эффективны, чем ингибиторы АПФ.
2. Показано назначение гиполипидэмических препаратов – статинов:
У больных диабетом 1 и 2 типа статины повышают сахар в крови. Конкретно, аторвастатин и розувастатин повышают гликированный гемоглобин HbA1C на 0,3%. Тем не менее, статины при диабете приносят значительную пользу. Эти лекарства намного уменьшают риск развития инфаркта, инсульта и необходимости хирургического лечения атеросклероза. Незначительное повышение сахара, которое могут вызвать таблетки от холестерина, легко компенсировать диетой, физической активностью, таблетками и уколами инсулина.
В лечении СД II типа в последние годы используется метаболическая хирургия: проводятся операции желудочного и билиопанкреатического шунтирования. Эти операции очень широко применяются для радикального лечения избыточного веса и в 80 – 98% полностью излечивают СД II типа.
Лечение ЛАДА (LADA) – диабета основано на инсулинотерапии. Часто у таких пациентов недостаточность инсулина сочетается с инсулинорезистентностью. В таких случаях назначают пероральные сахароснижающие препараты бигуаниды (Метформин) и глитазоны (Авандиа). Дополняют лечение фитнес – упражнения, гирудотерапия, лечебная физкультура.
Лечение MODY – диабета. Когда симптомы заболевания только появились, лечение начать с диеты и организации физических нагрузок. Эта форма хорошо поддается лечению иногда только физнагрузками, главное их правильно организовать. Возможно применение йоги и дыхательной гимнастики.
С развитием заболевания в лечение включаются препараты для снижения сахаров. Это производные сульфонилмочевины – Гликлазид (др. торговые названия – Диамикрон, Глимикрон, Диабетон, Медоклазид), Глибенкламид (Антибет, Гилемал, Глибамид, Глюкобене), Гликвидон (Глюренорм), Глимепирид (Амарил, Глемаз, Глюмедекс, Диамерид) – активизируют бета-клетки поджелудочной железы и способствуют секреции инсулина. В терапии MODY-диабета эти лекарства остаются гипогликемическими препаратами первой линии.
А при их неэффективности, MODY диабет лечат классическим инсулином.
Эффективной в лечении СД, особенно СД I типа, будет рефлексотерапия.
При различных заболеваниях в теле человека, в его частях тела, в органах и системах органов происходят энергетические нарушения, наступает энергетический дисбаланс в энергетических чакрах и меридианах, по которым движется энергия. Сахарный диабет не исключение.
Основные нарушения происходят в энергетических меридианах селезёнки – поджелудочной железы. При СД I типа и Лада - диабете в указанных меридианах может быть энергетический недостаток. При СД II типа в том же меридиане – энергетический избыток. Но и в других энергетических меридианах также могут быть нарушения. Эти нарушения могут устранять врачи – рефлексотерапевты.
Эффективной в лечении СД может быть Су Джок рефлексотерапия, которую могут использовать не только врачи – рефлексотерапевты, но она может использоваться самими пациентами в домашних условиях.
Для того, чтобы использовать Су Джок терапию, надо иметь понятия о системах соответствия. В человеческом организме их множество. Это энергоинформационные копии всего организма и отдельных его частей тела и органов. Для воздействия на них с целью лечения. Наиболее удобными являются системы соответствия кистей, стоп и ушных раковин.
В больном органе или части тела из – за нарушения циркуляции энергетических потоков возникает своеобразное электрическое замыкание, генерирующее электромагнитные волны. Эти волны идут одновременно по всем направлениям в теле и попадают в системы соответствия. В участках систем соответствия, которые резонируют с больным органом или с больной частью тела, образуются зоны или точки соответствия. Они очень болезненны при надавливании на них.
Естественная или искусственная стимуляция этих болезненных точек и зон соответствия создаёт лечебные электромагнитные волны, направляющиеся обратно в область заболевания или поражения и устраняют в них нарушения на энергетическом и физическом уровне.
Смотрите рисунки.
Очень важным фактором такого взаимодействия является внешнее подобие кисти и стопы человеческому телу. Наибольшее подобие телу у кисти. В теле человека 5 выступающих частей – голова с шеей и 4 конечности. Кисть состоит из ладони и пяти выступающих частей – пальцев.
Нас интересует поджелудочная железа, как эндокринный орган. Она располагается в брюшной полости, чуть ниже желудка. У больных СД зона соответствия поджелудочной железы на кисти в верхней трети ладони при ладони, опущенной пальцами вниз кисти.
При надавливании на эту зону при СД будут определяться болезненные точки. Их надо хорошенько промассажировать,прогреть. На них можно поставить семена тыквы, кабачка, дыни, кукурузы, сладкого перца и
зафиксировать их пластырем.
Семена – живой материал, из семени вырастает взрослое растение, следовательно, семена обладают большой созидательной энергией. Энергия семян через систему соответствия передаётся в больной орган или больную часть тела и в них происходят процессы восстановления их структуры и функций.
Суставы тела человека являются составной частью его энергетической системы. Активные потоки энергии окружают каждый сустав тела и соответствующие им суставы на кистях и стопах. Это очень перспективные для лечения области.
Через суставы можно оказать лечебное воздействие на любой внутренний орган и любую эндокринную железу.
При заболеваниях поджелудочной железы воздействие следует оказывать на правый локтевой сустав, который связан с поджелудочной железой, или в стандартной системе соответствия – на верхний межфаланговый сустав второго (указательного) пальца кисти или стопы. В окружности перечисленных суставов будут болезненные точки, которые возникают при патологии в поджелудочной железе. Эти суставы часто бывают болезненны. Лечение поджелудочной железы приведёт к исчезновению болезненности соответствующих ей суставов.
Эндокринные железы связаны с суставами запястья и предплюсны на кистях и стопах, а также с ногтевыми пластинами пальцев рук и ног.
Однако суставы запястья и плюсны не проявлены и на них невозможно целенаправленно воздействовать, поэтому лечебное воздействие при эндокринных заболеваниях и нарушениях можно оказывать на ногтевые пластины пальцев. Смотрите рисунок.
При эндокринных отклонениях на ногтевых пластинах и в их окружности будут болезненные точки, на которые следует оказать лечебное воздействие.
При сахарном диабете, когда островки Лангерганса поджелудочной железы не вырабатывают достаточное количество инсулина, лечебное воздействие следует оказывать на ногтевые пластины и болезненные точки в их окружности на вторых (указательных) пальцах кистей рук. Лечебное воздействие на суставы и ногти включает следующие мероприятия.
А. Поиск болезненных точек и зон соответствия в области суставов и ногтей, соответствующих определённому заболеванию. Вопрос выбора сустава (на левой или правой конечности) зависит от его болезненности. Выбирать следует наиболее болезненный сустав или ноготь с наиболее болезненными точками.
Б. Найденные болезненные точки на суставах и ногтях в системах соответствия следует хорошо промассировать, прогреть.
Промассировать болезненные точки можно в домашних условиях подручными средствами: ручкой, неострым карандашом, ногтем своего пальца. Прогревание точек проводят специальными полынными палочками - моксами. Их поджигают и "клюющим" методом "вверх - вниз", не дотрагиваясь до кожи, прогревают после проведённого массажа найденную болезненную точку, не допуская ожога кожи.
При отсутствии мокс можно использовать хорошо высушенную импортную сигарету. Конец её поджигают и "клюющим" методом "вверх - вниз", не дотрагиваясь до кожи, прогревают после проведённого массажа, найденную болезненную точку. Курить при этом недопустимо, так как это вредно для здоровья и усугубляет болезненное состояние.
Эффективно промассировать суставы на пальцах кистей и стоп позволит проволочное массажное кольцо. Для этого его следует многократно прокатать по выбранному суставу до появления тепла в пальце.
На точки можно поставить семена растений и зафиксировать их пластырем. Для воздействия подойдут семена редиса, гречихи, проса, облепихи, шиповника, горошины черного перца.
Семена должны быть здоровыми, неповреждёнными, способными к прорастанию. Они должны герметично располагаться под пластырем и плотно прилегать к телу.
Семена под пластырем следует потирать, надавливать. Так они лучше работают, отдают свою энергию нарушенным органам. Такие же лечебные мероприятия можно проводить в области больших суставов тела (коленные, плечевые, локтевые, голеностопные и т.п.).
Болезненные точки в системах соответствия суставам и в области самих суставов можно закрасить зелёным фломастером или маркером. Зелёный цвет соответствует энергии ветра, которая является основной энергией суставов, и способствует восстановлению больных суставов.
Так можно достаточно эффективно лечить внутренние органы, воздействуя на суставы и ногтевые пластины им соответствующие.
Системы фаланг пальцев позволяют рассматривать внутренние органы в их объёмном формате, так как каждая фаланга имеет 3 размера – длину, ширину, высоту. Органы тела тоже имеют объём, длину, ширину и высоту. Другие системы соответствия отражают органы в плоскостном формате.
Можно определять болезненный локус органа на определённой фаланге пальца. Это точка или зона соответствия патологического процесса в органе, и воздействовать на этот процесс лечением. Такое воздействие позволяет при использовании фаланг пальцев для диагностики и лечения получать быстрый и стабильный эффект. Объёмные системы соответствия имеют преимущества перед другими системами, они более эффективны.
Кисть и её фаланги внутриутробно развиваются одновременно с внутренними органами, поэтому они взаимосвязаны.
Фаланги пальцев могут быть использованы для диагностики и лечения внутренних органов. Фаланги пальцев и соответствующие им части конечностей отражают болезненное состояние внутренних органов. На них появляются болезненные точки и зоны соответствия.
Фаланги пальцев могут быть использованы для диагностики и лечения внутренних органов. Фаланги пальцев и соответствующие им части конечностей отражают болезненное состояние внутренних органов. На них появляются болезненные точки и зоны соответствия.
Отдельного рассмотрения требуют эндокринные железы, контролирующие многие функции организма и определяющие взаимодействие внутренних органов друг с другом.
Эндокринным железам на кисти соответствуют ногти и кости запястья. Кости запястья недоступны для прямого использования, а в области ногтей есть некоторые ограничения в лечении, поэтому наибольшее практическое значение имеет проекция эндокринной системы на фаланги пальцев.
Большой палец соответствует эпифизу – шишковидной железе (эпифизу), которая занимает обе его фаланги. Эпифиз регулирует стремительные Гетеро и Гомо процессы в организме, нейтрализует их, определяет интуицию и является «третьим» глазом, который у человека не функционирует, а также вырабатывает гормоны: мелатонин и норадреналин.
На третьем и четвертом пальцах (Гомо пальцы) располагаются соответствия передней доле гипофиза, правым долям тимуса и щитовидной железы, правому яичнику и яичку, правому надпочечнику, нижней, передней или правой (головке) частям поджелудочной железы.
На втором и пятом пальцах (Гетеро пальцы) располагаются соответствия задней доле гипофиза, левым долям тимуса и щитовидной железы, левому яичнику и яичку, левому надпочечнику, верхней, задней, или левой (телу, хвосту) частям поджелудочной железы.
Смотрите рисунки.
Диагностика через фаланги пальцев. Если орган болен, в нём есть болезненные изменения, то в соответствующей фаланге пальцев появляются болезненные точки и зоны соответствия, которые можно найти надавливанием диагностической палочкой, спичкой, ручкой, ногтем пальца. Такие же зоны будут по соответствию в определённой части конечности.
Лечение воздействием на фаланги пальцев. Найденные точки и зоны следует промассировать, прогреть, поставить семена растений и зафиксировать их пластырем. На фаланги пальцев можно эффективно воздействовать проволочным массажным кольцом, многократно прокатывая его по фаланге пальца до появления чувства тепла.
Результат лечебного воздействия на фаланги пальцев будет положительным для страдающего органа. Улучшится и общее состояние больного человека, ослабнут и пройдут болезненные симптомы.
Так можно элементарно диагностировать заболевания внутренних органов и оказывать на них простейшее лечебное воздействие в дополнение к тому медикаментозному лечению, которое проводится в поликлинике и в стационаре.
Рефлексотерапия может эффективно помочь при избыточном весе и ожирении, которые часто сопутствуют СД II типа.
Рефлексотерапия позволяет сгармонизировать, то есть восстановить энергетическую систему тела пациента и уменьшить его вес, а также оказать лечебное воздействие на сопутствующие ожирению заболевания: сахарный диабет, артериальную гипертензию, боли в суставах, позвоночнике, в нижних конечностях, улучшить работу сердечно – сосудистой, пищеварительной и выделительной систем организма, поднять иммунитет.
В домашних условиях можно воздействовать на точки соответствия гипофизу, пупку, пищеводу, желудку, тонкой кишке. Следует найти эти точки, обозначить их зелёным фломастером. Эти точки надо хорошо промассировать до появления в них тепла.
Стимуляцию этих точек можно проводить в стандартной системе соответствия на кисти и в системе «насекомого» на любом пальце.
На точки соответствия гипофизу и пупку надо поставить по гречишному зерну и зафиксировать зерна пластырем на сутки. Зёрна должны быть с неповреждённой оболочкой, гречневая крупа для варки каши не подойдёт.
Как только возникнет желание поесть что – ни будь вкусненькое, интенсивно надавите на зёрна несколько раз, желание ослабнет и пройдёт.
Поместите веточку растения на зону соответствия пищеводу и желудку так, чтобы направление роста растения было противоположным естественному движению пищи по пищеводу.
Также можно поставить семена, например, яблочные семечки, прикрепив их пластырем к точкам соответствия рту, пищеводу, «входу» в желудок.
Также можно поставить семена, например, яблочные семечки, прикрепив их пластырем к точкам соответствия рту, пищеводу, «входу» в желудок.
Снижению веса помогут семена, расположенные цепочкой по ходу проекции толстой кишки, так, чтобы их энергетический поток совпадал с направлением движения содержимого кишечника.
В заключении хочу сказать, что лечение избыточного веса и ожирения требует настойчивости, упорства, самоограничения в приёме определённых продуктов, достаточной двигательной активности, отказе от вредных привычек и приёма алкоголя. Лечение обязательно должно согласовываться с врачом!
Профилактика СД.
Профилактику СД следует начинать как можно раньше. Наиболее актуальна для профилактики СД правильная система питания. Она включает: поддержание водного баланса, здоровую диету, физическую активность, избегание стрессов, медицинский контроль за состоянием организма.
Поддержание водного баланса.
1. Прежде всего необходимо поддерживать в организме нормальный водный баланс. Это необходимо, чтобы поддержать поджелудочную железу, которая кроме инсулина и различных пищеварительных ферментов должна вырабатывать водный раствор бикарбоната для нейтрализации естественных кислот в организме, включая кислое содержимое, поступающее из желудка в двенадцатиперстную кишку.
При обезвоживании приоритет отдаётся выработке бикарбоната, а выработка инсулина при этом снижается. Поступление с пищей большого количества углеводов, сладостей в продуктах питания на фоне обезвоживания становится фактором риска развития СД.
2. Процесс проникновения глюкозы в клетки требует не только инсулина, но и достаточного количества воды. Клетки, как и весь организм, на 75 – 80% состоят из воды. Часть воды при приёме пищи потратится на выработку бикарбоната, часть на растворение и усвоение питательных веществ. В результате может пострадать процесс выработки инсулина и нарушится потребность в нём для транспортировки глюкозы в клетки.
Для профилактики обезвоживания организма и развития СД крайне желательно пить 2 стакана негазированной питьевой воды утром и перед каждым приёмом пищи. В сутки воды следует выпивать в среднем 2 литра. При этом нельзя считать напитками, восполняющими водный баланс: кофе, чай, алкоголь, газированные напитки. Они вредны для клеток.
Здоровая диета.
Для большинства пациентов с СД полезны углеводсодержащие продукты с низким гликемическим индексом.
Гликемический индекс (ГИ) отражает способность пищевого продукта повышать уровень глюкозы крови. Углеводы, поступающие с пищей, разделяются на:
- простые, состоящие из молекул, легко расщепляющихся до глюкозы;
- сложные, требующие большего времени для расщепления, они дольше всасываются в кровь.
Гликемический индекс (ГИ) отражает способность пищевого продукта повышать уровень глюкозы крови. Углеводы, поступающие с пищей, разделяются на:
- простые, состоящие из молекул, легко расщепляющихся до глюкозы;
- сложные, требующие большего времени для расщепления, они дольше всасываются в кровь.
Таким образом, чем сложнее молекула углевода, тем меньшее количество его поступает в кровь за единицу времени. Каждый пищевой продукт характеризуется не только количеством углеводов в граммах на 100 грамм веса, но и усвоением его организмом, быстротой всасывания в кровь и повышением уровня глюкозы.
Быстрое повышение гликемии стимулирует поджелудочную железу и выброс инсулина. Это может вызвать неблагоприятную ситуацию: инсулин продолжает действовать, а углеводы, поступившие с пищей, уже закончились. Возможно развитие гипогликемии. Поэтому продукты с высоким гликемическим индексом вызывают неблагоприятные колебания гликемии в течение суток.
Продукты с низким гликемическим индексом особенно важны для больных СД II типа, с ожирением и избыточной массой тела.
Продукты с низким ГИ:
гречка, рис коричневый, макароны (спагетти), хлеб (блины) из гречневой муки, овсяная каша, горошек зелёный консервированный, сок виноградный без сахара, сок грейпфрутовый без сахара, лактоза, сок ананасовый без сахара, хлеб с отрубями, фасоль цветная, фасоль варёная, баклажанная икра, апельсины, горох зелёный сухой, инжир, йогурт натуральный, клубника, молоко цельное, чеснок, молоко 2%, вишня, черешня, горох жёлтый дроблёный, грейпфрут, перловка, редис, капуста квашеная, укроп, салат листовой, помидоры свежие, лук репчатый сырой, брокколи, капуста свежая, семена подсолнуха, петрушка, базилик. В указанном перечне продуктов значения ГИ в порядке его понижения от 50% (гречка, макароны) до 5% (петрушка, базилик).
Продукты с высоким ГИ:
Финики, хлеб белый батон), пиво, бублик пшеничный, тост из белого хлеба, гренки белые жареные, печенье, торты, пирожные, брюква, пастернак, белый хлеб из муки высшего сорта, картофель жареный, картофель вареный в мундире, консервированные овощи, оладьи пшеничные, батончики «твикс», булочки для гамбургеров, дыня, овсяная каша молочная, вареники с творогом, пицца с сыром, кукуруза сладкая консервированная, пирожки. В указанном перечне продуктов значения ГИ в порядке его понижения от 146% (финики) до 59% (пирожки).
Уровень усвоения углеводов одних и тех же продуктов в различных кулинарных блюдах зависит от множества причин. К ним относятся нижеперечисленные факторы:
Качество обработки пищи.
Термическая и механическая обработка пищи увеличивает доступность пищи и показатель ГИ. Пища, которая требует большего пережёвывания, дольше переваривается, имеет меньший ГИ. Варёные овощи имеют больший ГИ, чем сырые. Гликемический индекс горячего приготовленного картофеля выше, чем сваренного и охлаждённого.
Некоторые продукты после обработки приобретают высокий ГИ, но их количество в рационе и положительные эффекты могут быть выше, чем другие продукты, имеющие аналогичный ГИ. Например, вареная морковь имеет такой же ГИ, как белый хлеб, но её количество в рационе питания значительно меньше.
Степень измельчения готового блюда, чем она больше, тем выше ГИ. Яблочный сок имеет выше ГИ, чем такая же масса целого яблока.
Количество волокон растительной клетчатки, чем их больше, тем ГИ индекс ниже. Волокна замедляют пищеварение и поступление глюкозы в кровь.
Структура сложных углеводов имеет определённые отличия, например, короткозерный рис имеет больший ГИ, чем длиннозерный.
Показатель спелости. Спелые фрукты и овощи имеют больший ГИ, чем недозрелые.
Солёные продукты способствуют ускорению переваривания крахмала и имеют больший ГИ.
Кислые продукты в пище понижают ГИ.
Растворы сахара (сиропы на основе глюкозы), используемые в приготовлении пищи, увеличивают ГИ.
Богатые белком продукты уменьшают ГИ, так как замедляют переваривание пищи в желудке. Так, грибной соус в пище уменьшает ГИ по сравнению с томатным соусом.
Жиры в пище уменьшают ГИ, задерживая эвакуацию пищи из желудка, но увеличивают нагрузку на поджелудочную железу.
Методика приготовления продуктов влияет на ГИ. Например, хлеб из пышного теста имеет больший ГИ по сравнению с хлебом с отрубями.
Тем, кто попадает в группу риска заболевания – имеют преддиабет и имеют повышенный уровень содержания глюкозы в крови, следует включить в свой рацион: зелень, кабачки, капусту, томаты, грецкие орехи, болгарский перец, горох, фасоль, цитрусовые, вишни, сливы, груши, молочные продукты, отварное нежирное мясо, отварную рыбу. Но им следует ограничить употребление мучных продуктов и картофеля.
Тем, кто имеет избыточный вес, следует перестать есть после 18 часов, а также отказаться от мясной, молочной, мучной пищи. Это снизит нагрузку на поджелудочную железу, вес будет снижаться, омолодится внешний вид.
Физическая активность – гарант профилактики любых заболеваний, в том числе СД. Необходимо хотя бы 10 – 20 минут в день заниматься любым видом спорта. Это не обязательно должна быть активная изнуряющая тренировка.
Для того, чтобы поддерживать тело в тонусе можно:
- использовать ходьбу по лестницам вместо пользования лифтом,
- совершать пешие прогулки вместо просмотра телевизора,
- устраивать активные игры с детьми вместо долгого пребывания у компьютера,
- пользоваться общественным транспортом при поездке на работу и с работы вместо личного.
Избегайте стрессов. Это отличная мера профилактики любых заболеваний, в том числе СД. Следует избегать контактов с негативно настроенными личностями. Если это неизбежно, контролируйте себя и сохраняйте спокойствие. В этом могут помочь аутотренинги и, при необходимости, консультации со специалистами - психологами или психотерапевтами.
Полный отказ от курения. Никотин и табачные смолы способствуют развитию СД и его последующих осложнений.
Медицинский контроль за состоянием организма.
1.Ежегодное прохождение медицинского обследования в поликлинике по месту жительства с обязательной сдачей анализов крови и мочи на содержание глюкозы.
2. При наличии специфических для СД жалоб:
- постоянная сухость во рту,
- постоянное чувство жажды,
- усиленное выделение мочи,
- снижение или резкое увеличение веса и жировых отложений,
- постоянный неутолимый голод,
- сильный зуд кожи и её сухость,
- наличие частых гнойничковых заболеваний кожи и подкожной клетчатки,
- мышечная слабость и повышенная потливость,
- плохое заживление ран и любых повреждений кожи необходимо обязательно обратиться к участковому врачу – терапевту для обследования, уточнения диагноза и исключения или подтверждения СД.
3. Правильное и качественное лечение различных острых и хронических вирусных и бактериальных инфекций для профилактики аутоиммунных процессов, которые могут вызвать СД.
Будьте здоровы и счастливы, следите за своим здоровьем, правильно питайтесь, ведите активный образ жизни, не болейте!
Библиография
Клиническая эндокринология. Руководство Н. Т. Старкова – издание 3 переработанное и дополненное. – Санкт – Петербург, Питер, 2002;
Сахарный диабет и ожирение: клиническое руководство по диагностике и лечению. Каминский А.В., Коваленко А.Н. Киев, 2010;
Диабет для «чайников» Алан Л. Рубин - М. «Диалектика», 2006;
Настольная книга диабетика. Х. Астамирова, М. Ахманов – М. Эксмо, 2010.
Вопросы теории и практики Су Джок терапии, сборник статей Пак Чжэ Ву - Москва Су Джок Академия, 2004;
Диабет, лечение и профилактика, рекомендации специалиста Рудницкий Л.В. – СПб: Питер,2010;
https://ru.wikipedia.org/статья: Сахарный диабет;
www.aif.ru статья: Сахарный диабет: виды, симптомы и профилактика заболевания;
www. pro-diabet.com статья: Диета при сахарном диабете 2 типа;
www.krasotaimedicina.ru статья: Сахарный диабет;
www.ayzdorov.ru статья: Причины, признаки и симптомы сахарного диабета;
https://www.vidal.by статья: Лекарственная терапия при сахарном диабете 2 типа;
www. happydoctor.ru статья: Что такое HLA и зачем нужно типирование по HLA;
www.medportal.ru статья: Сахарный диабет;
www.kp.ru статья: Глюкоза крови: норма, причины повышения и понижения уровня сахара в организме человека;
www.zenslim.ru статья: Часто задаваемые вопросы сахарного диабета: статистика заболеваемости сахарным диабетом в мире и в России;
www.admin@medicalplanet.su статья: Проявления сахарного диабета. Признаки сахарного диабета;
https://news.tut.by статья: В Беларуси сегодня 240 тысяч больных сахарным диабетом;
www. juri.dia-club.ru статья: Жировой обмен и сахарный диабет;
www. juri.dia-club.ru статья: Белковый обмен и сахарный диабет;
www.polismed.com статья: Болезнь Иценко – Кушинга (гиперкотицизм);
www.diabet.by статья: Преддиабет. Причины, симптомы, диагностика, лечение;
www.saharvnorme.ru статья: Понятие и особенности диабета ЛАДА. А. Э. Вальцман;
www.ilive.com.ua статья: MODY – диабет;
www.diabet-help.ru статья: Сахарный диабет у мужчин;
www.diabet-help.ru статья: Сахарный диабет у женщин;
www.diabet-help.ru статья: Сахарный диабет у детей;
www.diabet-help.ru статья: Как лечить сахарный диабет;
www.diabet-help.ru статья: Последствия сахарного диабета;
www.diabet-help.ru статья: Профилактика сахарного диабета;
www.diabet-help.ru статья: Гликемический индекс.















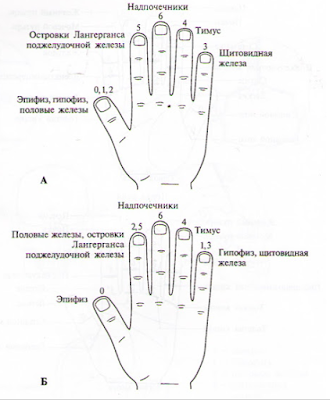






Комментариев нет:
Отправить комментарий